Dra. Eugenia Ruiz Díaz.
Médica Internista y Diabetóloga.
ASSE – UDA Diabetes Hospital Pasteur.
Se estima que alrededor de 5 % de las mujeres embarazadas presentan Diabetes. Aunque las cifras publicadas en la literatura oscilan, llegan a una frecuencia de hasta 14 % dependiendo de la región, los criterios utilizados para el diagnóstico y la etnia.
La mayoría de los casos corresponden a Diabetes Gestacional (DG) y el resto se trata de pacientes con Diabetes Mellitus (DM) preexistente o pre gestacional, es decir pacientes que ya eran portadoras de DM tipo 1 o DM tipo 2.
¿Qué es la Diabetes Gestacional?
La Diabetes Gestacional es la intolerancia a la glucosa, de severidad variable, que se diagnostica o comienza durante el embarazo, sobre todo a partir del 3er trimestre (último trimestre) del mismo.
Se ha visto en los últimos años un aumento en los casos de DM tipo 2 y también de Diabetes Gestacional, vinculadas fundamentalmente al aumento de la Obesidad y al desplazamiento del embarazo a edades mayores.
¿Por qué es importante su diagnóstico?
La importancia del tema radica en que la hiperglicemia (aumento del nivel de azúcar) y el descontrol metabólico (valores de glicemia por arriba o por debajo de los adecuados) que se genera por la Diabetes, pueden determinar serias complicaciones tanto para la madre como para el feto, por lo tanto es de suma importancia un diagnóstico precoz, el control y tratamiento adecuados.
Cuando en un embarazo se diagnostica tanto Diabetes gestacional como pre gestacional, pasa a ser un embarazo de alto riesgo y para su seguimiento es necesario contar con un equipo interdisciplinario formado por obstetra, diabetólogo, nutricionista en Diabetes y oportunamente en casos de Diabetes pre gestacional el oftalmólogo, así como también de una infraestructura adecuada.
Normalmente durante el embarazo, se generan cambios a nivel del metabolismo de la glicemia (azúcar en sangre) que son generados a su vez por cambios en el perfil hormonal característico de cada etapa.
Al inicio del mismo, se puede ver una mayor sensibilidad a la Insulina, inclusive con riesgo de hipoglicemias (descenso de los valores de glicemia) maternas; mientras que en la segunda mitad del embarazo disminuye la sensibilidad a la Insulina en más de 50 %, aumentando las cantidades requeridas de esta hormona.
¿Cuáles son los Factores de Riesgo para su desarrollo?
Existen factores de riesgo de la Diabetes Gestacional, es decir, factores que se asocian a mayor probabilidad de desarrollar este tipo de Diabetes:
-haber presentado Diabetes gestacional en un embarazo anterior
-Obesidad materna
-edad mayor de 30 años
-antecedentes familiares de Diabetes
-antecedentes de macrosomía
-pobre historia obstétrica previa
-embarazos múltiples
– poliquistosis ovárica.
¿Cuáles son los criterios diagnósticos?
En cuanto a los criterios diagnósticos en nuestro país, según el Consenso de la Sociedad de Diabetología y Nutrición del Uruguay, la Sociedad Uruguaya De Endocrinología y la Sociedad Uruguaya de Ginecotocología (Octubre 2014) basados en la propuesta de diagnóstico de la IADPSG (Asociación Internacional de grupos de estudio de Diabetes y Embarazo) se establecen los siguientes criterios. Se define:
Diabetes en embarazo:
Es la Diabetes diagnosticada en cualquier momento del embarazo, cuando uno o más de los siguientes criterios se cumplen (OMS 2006)
-Glucemia en ayunas mayor o igual a 126 mg/dl
-Glucemia casual mayor o igual a 200 mg/dl con síntomas típicos como sed, aumento de la cantidad de orina, pérdida de peso.
-PTOG (Prueba de Tolerancia a la Glucosa) a las 2 hs mayor o igual a 200 mg/dl
-Hemoglobina glicosilada: no se acepta como criterio diagnóstico en el embarazo.
Diabetes gestacional:
Diabetes diagnosticada en cualquier momento del embarazo, cuando 1 o más de los siguientes criterios se cumplen.
-Glicemia en ayunas mayor o igual a 92 mg /dl
-PTOG (Prueba de Tolerancia a la Glucosa) en ayunas mayor o igual a 92 mg/dl, y 2 hs post carga mayor o igual a 153 mg/dl.
¿En qué momento de la gestación se realizan las pruebas diagnósticas?
-En la primera consulta prenatal, se debe solicitar glicemia en ayunas.
-Entre las semanas 24 – 28 se debe solicitar la prueba de tolerancia a la glucosa (PTOG) a todas las embarazadas que no tengan diagnóstico previo de Diabetes.
Una vez que se detecta, nuestro principal objetivo debe ser lograr la normalización de la glicemia para prevenir los malos resultados en la madre y el feto. Se ha demostrado que a medida que los niveles de glucemia son más elevados, es mayor la probabilidad de desarrollar complicaciones, es decir que existe una relación lineal entre ambas.
¿Qué valores meta de glucemia se recomiendan?
Tanto para embarazadas con Diabetes gestacional como las pacientes con Diabetes pre gestacional los valores de glicemia capilar que se recomiendan son:
-en ayunas menos a 95 mg/dl
-1 hora post prandial (después de haber comenzado la ingesta) entre 85 y 140 mg/dl
-2 horas post prandial (después de haber comenzado la ingesta) entre 80 y 120 mg/dl
-evitando las hipoglicemias.
Se ha visto que los valores elevados de glicemia postprandial se asocian a un peso al nacer mayor de 4 kg (macrosomía).
¿Qué tratamiento se debe realizar?
El tratamiento debe ser interdisciplinario como fue mencionado.
Los pilares para el tratamiento de la Diabetes en el embarazo son:
- – Educación diabetológica de la embarazada.
La gestante debe estar entrenada para realizar el perfil glicémico diario.
La cantidad de los controles y los horarios dependen de la gravedad del perfil metabólico y deben ser individualizados según cada paciente.
Habitualmente en las embarazadas con Diabetes Gestacional en tratamiento con plan de alimentación, se sugiere auto monitoreo con 3 controles diarios, un control en ayunas y dos controles 1 hora post prandial, es decir una hora luego de comenzar a alimentarse.
En casos determinados, de acuerdo a la evolución y complicaciones que se presenten se recomiendan entre 4 y 6 controles diarios pre y postprandiales en distintos horarios.
Las pacientes con DM tipo 1 habitualmente se realizan 5-6 controles diarios.
- – Plan de alimentación.
En un principio, todas las pacientes con Diabetes gestacional deben ser tratadas con plan de alimentación, que será guiado por especialista en Nutrición. El mismo deberá asegurar el estado correcto de nutrición y aportar la energía y nutrientes suficientes, permitiendo un desarrollo óptimo del feto con una ganancia de peso adecuada y personalizada de acuerdo al peso. Se recomienda un ritmo aconsejado de ganancia de peso de 400 grs por semana partir del segundo trimestre.
GANANCIA DE PESO DURANTE EL EMBARAZO (ALAD 2016)
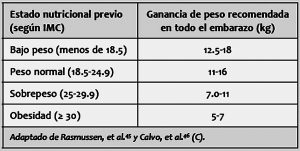
A partir del segundo trimestre, se deben agregar entre 300 y 400 calorías diarias para mantener la progresión adecuada del peso.
Los HIDRATOS DE CARBONO deben representar el 50-60 % de las calorías de la dieta, en forma de polisacáridos (harinas integrales, granos, legumbres, tubérculos, verduras, frutos secos, semillas, hortalizas, lácteos, panes) y evitar los carbohidratos simples. Se deben aportar de forma fraccionada en 3 a 4 comidas, con colaciones para evitar los largos períodos de ayuno, que favorecen los descensos de glucemia y la cetosis de ayuno.
El porcentaje restante, 30-35% del total de calorías diarias corresponde a las GRASAS y 25-30 % PROTEÍNAS.
Es muy importante el consumo de fibras para evitar la absorción de glucosa a nivel intestinal y reducir los picos de hiperglicemia, así como también para evitar la constipación que es tan frecuente en la gestante.
Debe realizarse aporte de ácido fólico en los meses previos al embarazo y durante las primeras semanas de la gestación para evitar las malformaciones del tubo neural como la espina bífida.
Se recomienda no superar un lapso mayor de 6 a 8 horas entre la última ingesta nocturna y el desayuno.
- – Tratamiento Farmacológico.
Sólo se indica si la dieta resulta insuficiente para conseguir y mantener el control glucémico. Debe ser instaurado y controlado en la unidad de Diabetes. La Insulina es el fármaco de elección. Dentro de las Insulinas están aprobadas para su uso durante el embarazo:
-Insulina de acción intermedia o NPH, la Insulina regular o cristalina.
-Dentro de los análogos ultrarrápidos: están aceptados para su uso el análogo insulina Aspártica. Dentro de los Análogos lentos: Detemir.
En cuanto a los antidiabéticos orales existen estudios que apoyan el uso de Metformina, con buenos resultados en durante el embarazo, pero debido a que atraviesa la placenta se necesitan estudios a largo plazo que avalen su seguridad.
4 – Actividad física.
En algunas pacientes se podría agregar la actividad física regular, ya que puede ayudar en corregir la elevación de los niveles de glucemia. La misma debe ser indicada por el médico tratante porque en determinados casos se desaconseja el ejercicio físico.
¿Qué complicaciones se asocian a la Diabetes Gestacional?
La Diabetes Gestacional se asocia a macrosomía, morbilidad y mortalidad perinatal, complicaciones durante el parto, hipoglicemia neonatal, hipocalcemia, policitemia, hiperbilirrubinemia, distrés respiratorio así como también un riesgo aumentado de Obesidad y Diabetes en la edad adulta.
En embarazadas con Diabetes pre gestacional, tipo 1 y tipo 2 con mal control metabólico, se ha visto un mayor riesgo de abortos espontáneos, preeclampsia, malformaciones congénitas, cardiopatías congénitas, alteraciones del desarrollo del tubo neural, parto pre término, mortalidad perinatal , macrosomía fetal, hipoglucemia neonatal y síndrome de distrés respiratorio.
Estas alteraciones y complicaciones se pueden prevenir mediante una adecuada planificación familiar, es decir la programación del embarazo buscando las mejores condiciones metabólicas de la mujer diabética en vistas a la concepción.
En caso de que la madre con Diabetes pre gestacional presente retinopatía diabética previa, se recomienda el control por oftalmólogo con fondo de ojo en cada trimestre para controlar la progresión de la retinopatía.
Una vez finalizado el período de gestación, se recomienda la reclasificación de la mujer que presentó Diabetes gestacional en un período de 4-6 semanas, a fin de determinar si presenta Diabetes manifiesta.
Conclusiones:
La planificación del embarazo siempre debe realizarse buscando el mejor momento para la concepción, con el fin de llevar a la madre en las mejores condiciones para afrontar el embarazo. Se recomiendan valores de normoglucemia previo a la concepción, con valores de Hb glicosilada menores a 6 % en los meses previos.
Debido a que la Diabetes y Embarazo determinan un alto riesgo para la madre y el feto se requiere de un seguimiento estricto a cargo de un equipo multidisciplinario.
Asimismo, se debe realizar un adecuado suplemento de vitaminas, como el aporte ácido fólico para prevenir las alteraciones neurológicas del feto.
Revisar los medicamentos que recibe es fundamental para evitar la administración de fármacos que puedan tener efectos teratógenos.
Una vez que se produce el embarazo, debemos saber que el buen control de la glicemia y la adherencia a las indicaciones realizadas por el equipo logran reducir drásticamente las complicaciones y los riesgos mencionados.
La participación activa de la madre gestante es de vital importancia, ya que el auto monitoreo de la glicemia es fundamental para implementar un tratamiento adecuado y forma parte del tratamiento.
El tratamiento en la Diabetes Gestacional se basa en realizar el plan de alimentación indicado por el Nutricionista del equipo y la adherencia al mismo tiene efectos muy beneficiosos.
La mayoría de los casos se controlan solamente con plan de alimentación, pero en caso de no lograr alcanzar los valores óptimos requeridos para un buen control puede ser necesario recurrir al tratamiento farmacológico.




